دوره 11، شماره 1 - ( بهار 1403 )
جلد 11 شماره 1 صفحات 39-30 |
برگشت به فهرست نسخه ها
Ethics code: R.HUMS.REC.1396.017
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Abdi N, Ghasemi N, Hashemi S, Abdi N, Zoghi G. Effect of Furosemide Administration on Controlling High Blood Pressure After Cesarean Section in Women With Mild Preeclampsia: A Randomized Double-blind Placebo-controlled Trial. J Prevent Med 2024; 11 (1) :30-39
URL: http://jpm.hums.ac.ir/article-1-739-fa.html
URL: http://jpm.hums.ac.ir/article-1-739-fa.html
عبدی نازنین، قاسمی نرگس، هاشمی سعید، عبدی نوید، ذوقی غزال. اثر فورزوماید در کنترل فشار خون بالا بعد از زایمان سزارین در زنان مبتلا به پرهاکلامپسی خفیف. طب پیشگیری. 1403; 11 (1) :30-39
نازنین عبدی*1 

 ، نرگس قاسمی2
، نرگس قاسمی2 

 ، سعید هاشمی3
، سعید هاشمی3 

 ، نوید عبدی4
، نوید عبدی4 

 ، غزال ذوقی5
، غزال ذوقی5 




 ، نرگس قاسمی2
، نرگس قاسمی2 

 ، سعید هاشمی3
، سعید هاشمی3 

 ، نوید عبدی4
، نوید عبدی4 

 ، غزال ذوقی5
، غزال ذوقی5 


1- گروه زنان و زایمان، مرکز تحقیقات باروری و ناباروری، دانشکده پزشکی، دانشگاه علومپزشکی هرمزگان، بندرعباس، ایران.
2- کمیته تحقیقات دانشجویی، دانشکده پزشکی، دانشگاه علومپزشکی هرمزگان، بندرعباس، ایران.
3- گروه کودکان، مرکز توسعه تحقیقات بالینی، دانشکده پزشکی، بیمارستان کودکان، دانشگاه علومپزشکی هرمزگان، بندرعباس، ایران.
4- گروه آسیب شناسی، دانشکده پزشکی، دانشگاه علومپزشکی هرمزگان، بندرعباس، ایران.
5- مرکز تحقیقات غدد و متابولیسم، دانشگاه علومپزشکی هرمزگان، بندرعباس، ایران.
2- کمیته تحقیقات دانشجویی، دانشکده پزشکی، دانشگاه علومپزشکی هرمزگان، بندرعباس، ایران.
3- گروه کودکان، مرکز توسعه تحقیقات بالینی، دانشکده پزشکی، بیمارستان کودکان، دانشگاه علومپزشکی هرمزگان، بندرعباس، ایران.
4- گروه آسیب شناسی، دانشکده پزشکی، دانشگاه علومپزشکی هرمزگان، بندرعباس، ایران.
5- مرکز تحقیقات غدد و متابولیسم، دانشگاه علومپزشکی هرمزگان، بندرعباس، ایران.
متن کامل [PDF 4342 kb]
(807 دریافت)
| چکیده (HTML) (2136 مشاهده)
بحث و نتیجهگیری
نگرانی فزاینده درمورد پرفشاری خون بعد از زایمان باعث شده تا دستورالعمل اخیر کالج آمریکایی متخصصین زنان و زایمان، توصیه به اندازهگیری فشار خون در زنان مبتلا به اختلالات پرفشاری خون بارداری، به مدت حداقل 10 روز پس از زایمان کند [1]. اما درمجموع توصیههای محدودی درمورد نحوه مدیریت فشار خون در این دوره پرخطر جهت بهبود کنترل فشار خون و پیشگیری از ناتوانی مرتبط با پرفشاری خون بعد از زایمان وجود دارند. به همین علت نیاز است تا با بررسی داروهای مختلف و انتخاب داروی اثربخش و مناسب، نحوه مراقبت از زنان دچار پرفشاری خون پس از زایمان بهبود یابد. در همین راستا، در مطالعه حاضر به ارزیابی اثر فورزوماید خوراکی در کنترل فشار خون بالا پس از زایمان در زنان مبتلا به پرهاکلامپسی خفیف پرداختیم و نتایج نشان داد مصرف روزانه 20 میلیگرم فورزوماید خوراکی به مدت 5 روز پس از زایمان سزارین در زنان مبتلا به پرهاکلامپسی خفیف با کاهش معنیدار فشار خون سیستولی نسبت به مصرف دارونما همراه بود. از سوی دیگر، درصد افرادی که پس از پایان درمان فشار خون کنترلشده داشتند در گروه فورزوماید بهطور معنیداری بیشتر از گروه دارونما بود.
همسو با این یافتهها، لوپز پردیاگو و همکاران نشان دادند یک دوره کوتاه مصرف فورزوماید خوراکی (20 میلیگرم روزانه به مدت 5 روز) بعد از زایمان باعث بهبود معنیدار کنترل فشار خون در زنان مبتلا به اختلالات پرفشاری خون بارداری و خصوصاً زنان فاقد بیماری شدید شد [21]. البته در این مطالعه برخی از زنان به روش طبیعی زایمان کرده بودند و جمعیت موردبررسی زنان مبتلا به اختلالات پرفشاری خون بارداری بودند که یکی از انواع آن پرهاکلامپسی است. این در حالی است که در مطالعه حاضر تمام زنان به روش سزارین زایمان کرده و تنها زنان مبتلا به پرهاکلامپسی خفیف وارد مطالعه شدند.
نتایج مطالعات گذشته درمورد فورزوماید برای پیشگیری و درمان پرفشاری خون بعد از زایمان متناقض بوده است. ازجمله در یک مطالعه مروری درزمینه پرفشاری خون پس از زایمان اشاره شده است که قبل از اینکه مصرف فورزوماید بعد از زایمان عملاً توصیه شود، نیاز به مطالعات گستردهتری است [22]. از سوی دیگر بیشتر مطالعات انجامشده در این زمینه بر روی زنان با پرهاکلامپسی شدید انجام شده است. درحالیکه اکثر موارد بستری مجدد به علت پرفشاری خون بعد از زایمان در زنان مبتلا به اختلالات پرفشاری خون غیرشدید رخ میدهد [16، 18-20].
در تحقیق پاگان و همکاران، برخلاف پژوهش ما، زنان مبتلا به پرفشاری خون مزمن بهتنهایی، پرفشاری خون همراه با پرهاکلامپسی یا پرفشاری خون بارداری و پرهاکلامپسی بهتنهایی (بهطورکلی اختلالات پرفشاری خون بارداری) مورد بررسی قرارگرفتند و مطالعه بهصورت همگروهی گذشتهنگر بود. مدت بستری در بیمارستان و میزان بستری مجدد در گروه تحت درمان با فورزوماید کمتر از گروهی نبود که فورزوماید دریافت نکرده بودند. یکی دیگر از تفاوتهای این مطالعه با مطالعه حاضر این بود که فورزوماید بهصورت تزریقی داخلوریدی مصرف شده بود [14]. بنابراین به نظر میرسد فورزوماید آن هم بهصورت خوراکی بیشتر در زنان مبتلا به پرهاکلامپسی خفیف مؤثر باشد تا زنان مبتلا به سایر اختلالات پرفشاری خون بارداری. در همین راستا، براساس تحقیق ماسینی و همکاران، حتی پرهاکلامپسی 2 فنوتیپ مختلف دارد که یکی با محدودیت رشد جنینی همراهی داشته و در دیگری جنین وزن طبیعی دارد. در مواردی که پرهاکلامپسی بدون همراهی با محدودیت رشد جنینی است، حجم خون بیماران و برونده قلبی بالا و مقاومت عروقی پایین است و به همین علت احتمالاً این دسته از بیماران بیشتر از درمان با فورزوماید سود میبرند [23].
یکی دیگر از مطالعات انجامشده، پژوهش بزرگان و همکاران بود که بهصورت کارآزمایی بالینی تصادفی بر روی زنان مبتلا به پرهاکلامپسی با فشار خون بالاتر از 150/100 میلیمتر جیوه در 24 ساعت اول بعد از زایمان انجام شد. یک گروه نیفدیپین و گروه دیگر نیفدیپین و فورزوماید دریافت کردند. نتایج نشان داد همسو با مطالعه حاضر، افزودن فورزوماید به نیفدیپین منجر به کاهش معنیداری در فشار خون سیستولی در روزهای سوم و پنجم بعد از زایمان شد [24]. نتایج آموریم و همکاران نیز با یافتههای پژوهش حاضر همخوانی دارد. این محققان نشان دادند کنترل فشار خون در گروه فورزوماید سریعتر و فشار خون سیستولی و دیاستولی هر 2 در گروه فورزوماید بهطور معنیداری کاهش یافت [25]. البته در مطالعه ما فشار خون دیاستولی تنها در روز اول در گروه فورزوماید بهطور معنیداری کمتر از گروه دارونما بود و اگرچه پس از این زمان، در روزهای سوم، پنجم و هفتم نیز فشار خون دیاستولی در هر دو گروه روند کاهشی داشت، تفاوت معنیداری بین 2 گروه وجود نداشت.
از دیگر یافتههای مطالعه حاضر این بود که متوسط فشار شریانی در روزهای اول و سوم در گروه فورزوماید بهطور معنیداری کمتر از گروه دارونما بود. این در حالی است که امرووا و همکاران بیان کردند شواهد کافی مبتنی بر اثربخشی فورزوماید در مقایسه با دارونما برای کاهش متوسط فشار شریانی، 24 ساعت قبل از ترخیص از بیمارستان یا قبل از شروع داروهای ضدفشار خون، وجود ندارد [26]. جمعیت هدف در این پژوهش زنانی بودند که ازنظر ایجاد پرفشاری خون «جدید» بعد از زایمان پرخطر محسوب میشدند. درحالیکه در تحقیق حاضر زنان مبتلا به پرهاکلامپسی خفیف بررسی شدند که شاید همین مسئله توجیهی بر یافتههای متفاوت 2 مطالعه باشد.
در یک پژوهش، دیورتیک لوپ دیگری به نام تورزماید به میزان 20 میلیگرم در روز به مدت 5 روز برای زنان مبتلا به پرهاکلامپسی بعد از زایمان تجویز شد که اثر قابلملاحظهای بر میزان پرفشاری خون بعد از زایمان نداشت [19]. علت اختلاف نتایج این مطالعه با پژوهش حاضر را میتوان بیش از همه در داروی تجویزشده و سپس تعریف پرفشاری خون بعد از زایمان جستوجو کرد. در مطالعه ویتری و همکاران پرفشاری خون بعد از زایمان بهصورت فشار خون بیشتر یا مساوی 150 میلیمتر جیوه سیستولی یا 100 میلیمتر جیوه دیاستولی (یا هر دو) در 2 نوبت با فاصله حداقل 4 ساعت در روز پنجم بعد از زایمان یا زمان ترخیص از بیمارستان تعریف شده بود [19].
از نقاط قوت مطالعه حاضر میتوان به طراحی مطالعه بهصورت دوسوکور اشاره کرد که بدینترتیب بیماران و پژوهشگران از نوع داروی مصرفشده توسط هر فرد اطلاع نداشتند و این مسئله منجر به کاهش سوگرایی اجرا و تشخیص میشود. از طرف دیگر، مطالعه حاضر بهصورت تصادفی انجام شد و همسان بودن سن، وزن و مقادیر فشار خون و ضربان قلب قبل از درمان حاکی از کفایت تصادفیسازی است. در مقابل، از محدودیتهای مطالعه حاضر میتوان به عدم بررسی مدت بستری در بیمارستان بعد از زایمان و میزان بستری مجدد به علت فشار خون بالا اشاره کرد. همچنین متغیرهای تعداد زایمان، نمایه توده بدنی و رژیم غذایی مورد بررسی قرار نگرفتند. یکی دیگر از محدودیتهای تحقیق حاضر این بود که اگرچه حجم نمونه براساس فرمول حجم نمونه متناسب تعیین شده بود، نسبت به پژوهشهای پیشین حجم نمونه نسبتاً کمتر بود و نتایج آزمونهای آماری وابستگی زیادی به حجم نمونه دارد. بدینترتیب شاید با حجم نمونه بالاتر نتایج معنیداری ازنظر فشار خون دیاستولی و فشار متوسط شریانی در سایر زمانها به دست میآمد. همچنین حجم نمونه تنها براساس فشار خون سیستولی تعیین شده که ممکن است برای مقایسه سایر متغیرها کفایت نداشته باشد. از سوی دیگر، با اینکه تفاوت معنیداری ازنظر متغیرهای اصلی مطالعه قبل از شروع درمان، بین 2 گروه وجود نداشت، تفاوت اندک هم میتواند بر نتایج تأثیرگذار باشد و در پژوهش حاضر میانگین فشار خون سیستولی و دیاستولی، فشار متوسط شریانی و تعداد ضربان قلب در دقیقه در روزهای اول، سوم، پنجم و هفتم ازنظر مقادیر قبل از مداخله تعدیل نشده است. به همین علت پیشنهاد میشود در مطالعات آینده حجم نمونه در هر گروه افزایش یابد و تعدیل ازنظر مقادیر فشار خون قبل از شروع درمان انجام شود. همچنین میتوان دُزهای متفاوت از فورزوماید را در بازوهای مختلف یک کارآزمایی بالینی با هم مقایسه کرد و یا حتی فورزوماید را با سایر دیورتیکهای لوپ، مانند فورزوماید قیاس کرد.
نتایج مطالعه حاضر نشان داد مصرف روزانه 20 میلیگرم فورزوماید خوراکی به مدت 5 روز پس از زایمان سزارین در زنان مبتلا به پرهاکلامپسی خفیف میتواند منجر به کاهش معنیدار فشار خون سیستولی شود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
ازلحاظ رعایت اخلاق در پژوهش، باتوجهبه کرامت و منزلت بیماران و حفظ اسرار پزشکی، رعایت اصول اخلاقی هلسینکی بهعنوان یک رکن اساسی در انجام مطالعه حاضر مدنظر بود و محرمانه نگه داشتن اطلاعات توسط پژوهشگران رعایت شد. همچنین پس از شرح پژوهش و اهداف آن، تمام بیماران با رضایت آگاهانه وارد مطالعه شدند.
این مقاله برگرفته از پایاننامه خانم نرگس قاسمی در دانشکده پزشکی، دانشگاه علومپزشکی هرمزگان در رشته زنان و زایمان، مصوب جلسه شورای پژوهشی مورخ 1396/03/03 و جلسه کمیته اخلاق دانشگاه با کد اخلاق IR.HUMS.REC.1396.017 است.شماره ثبت این مطالعه در مرکز ثبت کارآزمایی بالینی ایران: (IRCT) با کد IRCT20181218042033N3.
حامی مالی
این مقاله با حمایت مالی دانشگاه علومپزشکی هرمزگان انجام شده است.
مشارکت نویسندگان
مفهومسازی: نازنین عبدی؛ سرپرست: سعید هاشمی؛ تحلیل صوری: نرگس قاسمی، نوید عبدی و غزل ذوقی؛ بررسی و اجرای پروژه: نرگس قاسمی؛ گردآوری اطلاعات: نرگس قاسمی و نوید عبدی؛ نگارش پیشنویس اصلی: نازنین عبدی و سعید هاشمی؛ نقد و بررسی: نازنین عبدی و غزل ذوقی.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
بدینوسیله از همکاری واحد توسعه و تحقیقات بالینی بیمارستان خلیج فارس بندرعباس تقدیر و تشکر میشود.
References
1.American College of Obstetricians and Gynecologists. Gestational hypertension and preeclampsia: ACOG practice bulletin, number 222. Obstet Gynecol. 2020; 135(6):e237-e60. [DOI:10.1097/AOG.0000000000003891]
2.Kharaghani R, Cheraghi Z, Esfahani BO, Mohammadian Z, Nooreldinc RS. Prevalence of preeclampsia and eclampsia in Iran. Arch Iran Med. 2016; 19(1):50-7. [Link]
3.Rajaee M, Nikuei P, Nejatizadeh A, Rahimzadeh M, Massoodi M, Abedinejad M, et al. Prevalence of preeclampsia in Hormozgan province. Hormozgan Med J. 2015; 18(6):460-5. [Link]
4.Weissgerber TL, Milic NM, Milin-Lazovic JS, Garovic VD. Impaired flow-mediated dilation before, during, and after preeclampsia: A systematic review and meta-analysis. Hypertension. 2016; 67(2):415-23. [DOI:10.1161/HYPERTENSIONAHA.115.06554]
5.Qu H, Khalil RA. Vascular mechanisms and molecular targets in hypertensive pregnancy and preeclampsia. Am J Physiol Heart Circ Physiol. 2020; 319(3):H661-81. [DOI:10.1152/ajpheart.00202.2020]
6.Bokslag A, van Weissenbruch M, Mol BW, de Groot CJM. Preeclampsia; short and long-term consequences for mother and neonate. Early Hum Dev. 2016; 102:47-50. [DOI:10.1016/j.earlhumdev.2016.09.007]
7.Cunningham F, Leveno K, Bloom S, Spong CY, Dashe J. Williams obstetrics. New York: McGraw-Hill; 2014. [Link]
8.Tankasali M, Patil M. Perinatal outcome in severe preeclampsia patients in relation to altered LFT. J Evol Med Dent Sci. 2013; 2(13):2137-44. [Link]
9.Duley L, Gülmezoglu AM, Chou D. Magnesium sulphate versus lytic cocktail for eclampsia. Cochrane Database Syst Rev. 2010; 2010(9):CD002960. [PMID]
10.Duley L, Gülmezoglu AM, Henderson-Smart DJ, Chou D. Magnesium sulphate and other anticonvulsants for women with pre-eclampsia. Cochrane Database Syst Rev. 2010; 2010(11):Cd000025. [PMID]
11.Chames MC, Livingston JC, Ivester TS, Barton JR, Sibai BM. Late postpartum eclampsia: A preventable disease? Am J Obstet Gynecol. 2002; 186(6):1174-7. [PMID]
12.O’Meara S, Lepic M. What clinical interventions have been implemented to prevent or reduce postpartum hypertension readmissions? A Clin-IQ. J Patient Cent Res Rev. 2016; 3(3):150. [DOI:10.17294/2330-0698.1264]
13.Hankins GDV, Clark SL, Pacheco LD, O’Keeffe D, D’Alton M, Saade GR. Maternal mortality, near misses, and severe morbidity: Lowering rates through designated levels of maternity care. Obstet Gynecol. 2012; 120(4):929-34. [DOI:10.1097/AOG.0b013e31826af878]
14.Pagan M, Ounprpaseuth ST, Ghahremani T, Doiron T, Magann EF. Furosemide for postpartum blood pressure control in patients with hypertensive disorders. Eur J Obstet Gynecol Reprod Biol: X. 2023; 18:100195. [DOI:10.1016/j.eurox.2023.100195]
15.Cursino T, Katz L, Coutinho I, Amorim M. Diuretics vs. placebo for postpartum blood pressure control in preeclampsia (DIUPRE): A randomized clinical trial. Reprod Health. 2015; 12:1-7. [DOI:10.1186/s12978-015-0057-0]
16.Veena P, Perivela L, Raghavan SS. Furosemide in postpartum management of severe preeclampsia: A randomized controlled trial. Hypertens Pregnancy. 2017; 36(1):84-9. [DOI:10.1080/10641955.2016.1239735]
17.No Authors. Hypertension in pregnancy. Report of the American College of Obstetricians and Gynecologists’ Task Force on Hypertension in Pregnancy. Obstet Gynecol. 2013; 122(5):1122-31. [PMID]
18.Ascarelli MH, Johnson V, McCreary H, Cushman J, May WL, Martin Jr JN. Postpartum preeclampsia management with furosemide: A randomized clinical trial. Obstet Gynecol. 2005; 105(1):29-33. [DOI:10.1097/01.AOG.0000148270.53433.66]
19.Viteri OA, Alrais MA, Pedroza C, Hutchinson M, Chauhan SP, Blackwell SC, et al. Torsemide for prevention of persistent postpartum hypertension in women with preeclampsia: A randomized controlled trial. Obstet Gynecol. 2018; 132(5):1185-91. [DOI:10.1097/AOG.0000000000002941]
20.Dabaghi T, Shariati M, Laluha F, Movahhed F, Barikani A. Efficacy of postpartum furosemide therapy on blood pressure recovery in patients with severe preeclampsia: A randomized clinical trial. Bangladesh J Med Sci. 2019; 18(3):636-40. [DOI:10.3329/bjms.v18i3.41640]
21.Lopes Perdigao J, Lewey J, Hirshberg A, Koelper N, Srinivas SK, Elovitz MA, et al. Furosemide for accelerated recovery of blood pressure postpartum in women with a hypertensive disorder of pregnancy: A randomized controlled trial. Hypertension. 2021; 77(5):1517-24. [DOI:10.1161/HYPERTENSIONAHA.120.16133]
22.Magee L, von Dadelszen P. Prevention and treatment of postpartum hypertension. Cochrane Database Syst Rev. 2013; (4):CD004351. [PMID]
23.Masini G, Foo LF, Tay J, Wilkinson IB, Valensise H, Gyselaers W, et al. Preeclampsia has two phenotypes which require different treatment strategies. Am J Obstet Gynecol. 2022; 226(2):S1006-18. [DOI:10.1016/j.ajog.2020.10.052]
24.Bozorgan TJ, Azadi P, Dehghani Z. Assessment of the effect of adding furosemide to antihypertensive treatment on postpartum hypertension in women with preeclampsia; A randomized clinical trial. J Ren Inj Prev. 2022. [Link]
25.Amorim M, Katz L, Cursino T, Coutinho I. Postpartum furosemide for accelerating recovery in women with severe preeclampsia: A randomized clinical trial. Int J Gynaecol Obstet. 2015; 131:E195. [Link]
26.Emeruwa UN, Azad H, Ona S, Bejerano S, Alnafisee S, Emont J, et al. Furosemide for the prevention of de novo postpartum hypertension: A randomized placebo-controlled trial. Am J Obstet Gynecol. 2023; 228(1):S755. [DOI:10.1016/j.ajog.2022.11.1258]
متن کامل: (1727 مشاهده)
مقدمه
اختلالات پرفشاری خون بارداری یکی از علل اصلی مرگومیر مادران در دنیا به شمار میرود. پرهاکلامپسی یکی از این اختلالات است که در 2 تا 8 درصد از بارداریها رخ میدهد [1]. در یک مرور نظاممند بر روی 36 مطالعه متشکل از 132737 زن باردار از ایران، شیوع پرهاکلامپسی 0/05 درصد گزارش شده است [2]. همچنین شیوع پرهاکلامپسی در استان هرمزگان 5/8 درصد گزارش شده است [3]. تشخیص پرهاکلامپسی بهصورت افزایش فشار خون و پروتئینوری جدید بعد از هفته بیستم بارداری است [4]. علیرغم تحقیقات گسترده در دهههای اخیر، مکانیسم ایجاد و تشدید پرهاکلامپسی در بارداری هنوز بهدرستی مشخص نیست [5].
عوامل خطر پرهاکلامپسی شامل نولیپاریته، بیماریهای زمینهای مادر، بارداری مولار، مولتیپاریته، عفونتهای مادری، سن بالای مادر، اضافه وزن مادر و سابقه خانوادگی پرهاکلامپسی است [6]. پرهاکلامپسی با عوارض متعددی همراه است که به 2 دسته عوارض مادری و جنینی تقسیم میشوند. عوارض مادری شامل دکولمان، تشنج، اِدِم، خونریزی مغزی و نارسایی حاد کلیوی و عوارض جنینی شامل محدودیت رشد جنین، هایپوکسی و مرگ داخل رحم است. البته پرهاکلامپسی میتواند عوارض طولانیمدت هم برای مادر و کودک داشته باشد [6].
اگرچه تاکنون روشهای مختلفی برای پیشگیری یا کاهش شدت پرهاکلامپسی به کار رفته، هیچکدام اثربخشی کامل در کاهش نرخ پرهاکلامپسی نداشته است [7]. درمان پرهاکلامپسی شامل داروهای ضدفشار خون و پیشگیری از تشنج است [8]. سولفات منیزیم مهمترین و مؤثرترین دارویی است که برای کنترل فشار خون بیماران و پیشگیری از تشنج قبل از زایمان به کار میرود [9, 10]. البته درمان قطعی پرهاکلامپسی ختم بارداری است، اما عوارض پرهاکلامپسی، مانند فشار خون بالا و تشنج ممکن است چند روز تا 1 هفته بعد از زایمان رخدهند. همچنین 0/3 تا 27/5 درصد موارد پرفشاری خون یا پرهاکلامپسی جدید در دوره بعد از زایمان اتفاق میافتد [11].
افزایش فشار خون در دوره بعد از زایمان علت بسیاری از موارد بستری مجدد در بیمارستان است [12 ,13]. علت پرفشاری خون بعد از زایمان تغییرات وضعیت مایعات و تعادل سدیم درزمینه پرهاکلامپسی است. بعد از زایمان به علت معکوس شدن پاتوفیزیولوژی پرهاکلامپسی، حجم زیادی از مایع به فضای داخل عروقی وارد میشود و معمولاً چند روز تا چند هفته طول میکشد تا وضعیت طبیعی شود [14]. فشار خون بالا در دوره بعد از زایمان یکی از علل افزایش مرگومیر مادران به شمار میرود. بنابراین ادامه درمان در این دوره و خصوصاً در چند روز اول بعد از زایمان ضروری است. باتوجهبه دلیل افزایش فشار خون در دوره بعد از زایمان، یعنی بازگشت مایع به فضای داخل عروقی، به نظر میرسد استفاده از داروهای دیورتیک ازطریق افزایش دفع مایع کمککننده باشد. دیورتیکهای لوپ، مانند فورزوماید میتوانند با مهار کانالهای سدیم و کلر در قسمت صعودی قوس هنله مانع از بازجذب سدیم و در نتیجه افزایش دفع ادرار شوند [15].
با وجود شواهدی مبتنی بر اثربخشی دیورتیکهای لوپ در پیشگیری از پرفشاری خون پایدار در دوره بعد از زایمان [16]، استفاده از این داروها در این دوره در زنان مبتلا به پرهاکلامپسی هنوز به تأیید نرسیده است [17]. از سوی دیگر، بیشتر پژوهشهای صورتگرفته در این زمینه بر روی زنان با پرهاکلامپسی شدید انجام شده است. درحالیکه اکثر موارد بستری مجدد به علت پرفشاری خون بعد از زایمان در زنان مبتلا به اختلالات پرفشاری خون غیرشدید رخ میدهد [16، 18-20]. بنابراین هدف از پژوهش حاضر بررسی اثر فورزوماید در کنترل فشار خون بالا، بعد از زایمان سزارین در زنان مبتلا به پرهاکلامپسی خفیف است.
مواد و روشها
طراحی مطالعه
پژوهش حاضر بهصورت کارآزمایی بالینی تصادفی دوسوکور بر روی 120 زن مبتلا به پرهاکلامپسی خفیف، پس از عمل سزارین در بیمارستان خلیج فارس شهر بندرعباس در سال 1396 انجام شد. حجم نمونه براساس میانگین فشار خون سیستولی بعد از درمان در گروه فورزوماید در مطالعه آسکارلی و همکاران معادل 13±142 میلیمتر جیوه و در گروه کنترل این مطالعه معادل 19±153 میلیمتر جیوه [18]، با توان 90 درصد و خطای نوع اول 5 درصد، 50 نفر در هر گروه به دست آمد که با امکان ریزش 20 درصد در هر گروه 60 نفر در نظر گرفته شد.
واجد شرایط بودن بیماران
معیارهای ورود به مطالعه شامل تشخیص قطعی پرهاکلامپسی، زایمان سزارین، سن 18 تا 50 سال و حداقل 2 نوبت فشار خون سیستولی 140 تا 159 و یا فشار خون دیاستولی 90 تا 109 میلیمتر جیوه به فاصله هر 4 ساعت طی 24 ساعت بعد از زایمان بود و معیارهای خروج از مطالعه شامل سابقه فشار خون مزمن، مشکلات کلیوی، بیماریهای کبدی، ابتلا به دیابت، بیماریهای قلبیعروقی، سابقه مصرف دخانیات، حساسیت به فورزوماید و بارداری چندقلویی بود. پس از انجام زایمان سزارین، قطع سولفات منیزیم و برقراری دیورز (میزان ادرار 30 سیسی در ساعت و یا در صورت وجود عفونت ادراری 50 سیسی در ساعت)، فشار خون سیستولی و دیاستولی بیماران در فواصل زمانی هر 4 ساعت طی 24 ساعت بعد از زایمان اندازهگیری شد و درصورتیکه حداقل در 2 نوبت فشار خون سیستولی 140 تا 159 و یا فشار خون دیاستولی 90 تا 109 میلیمتر جیوه بود، بیماران وارد مطالعه شدند.
تصادفیسازی
تصادفیسازی با استفاده از پاکتهای غیرشفاف انجام شد. بدین صورت که بر روی 60 کارت حرف الف و بر روی 60 کارت دیگر حرف ب نوشته شد. سپس کارتها در داخل پاکتها قرار داده شده و پاکتها مهروموم شد. با ورود هر بیمار به مطالعه پس از بُر زدن یک پاکت به وی تعلق گرفت که براساس آن در یکی از گروههای الف یا ب قرار گرفت. از سوی دیگر، فردی که در مطالعه دخالت نداشت قرصهای فورزوماید 20 میلیگرمی محصول شرکت کیمیاداروی ایران و قرصهای دارونمای تهیهشده توسط همین شرکت را در محفظههای مشابه قرار داد که فقط با برچسب الف و ب از هم متمایز شده بودند. درنهایت داروها در اختیار پژوهشگران قرارگرفت. بنابراین تمام افراد دخیل در مطالعه، ازجمله پژوهشگران و بیماران نسبت به نوع داروی دریافتی آگاهی نداشته و مطالعه بهصورت دوسوکور انجام شد.
مداخلات و ارزیابیها
بیماران در گروه الف، روزانه 20 میلیگرم فورزوماید خوراکی به مدت 5 روز و در گروه ب، روزانه یک عدد دارونما به مدت 5 روز دریافت کردند. فشار خون سیستولی و دیاستولی، فشار متوسط شریانی و تعداد ضربان قلب در دقیقه در تمام بیماران در روزهای صفر (قبل از شروع درمان)، 1، 3، 5 و 7 بعد از زایمان اندازهگیری شد. فشار خون سیستولی و دیاستولی با استفاده از فشارسنج جیوهای با کاف استانداردی که 80 درصد دور بازو را پوشش میداد اندازهگیری شد. بعد از گذشت 7 روز از درمان، درصورتیکه فشار خون سیستولی کمتر از 140 میلیمتر جیوه و فشار خون دیاستولی کمتر از 90 میلیمتر جیوه بود (وجود هر دو شرط لازم بود) افراد بهعنوان افراد با فشار خون کنترلشده در نظر گرفته شدند. در پایان مطالعه درصورتیکه بیماری (در هریک از 2 گروه) فشار سیستولی بالای 150 و دیاستولی بالای 105 میلیمتر جیوه داشت، تحت درمان با یک دیورتیک قرار گرفت و با فواصل یک ماه یک بار مجدد فشار خون اندازهگیری شد و درصورتیکه فشار خون بالا تا مدت 3 ماه باقیمانده بود، بیمار بهعنوان فرد با فشار خون مزمن تحت درمان قرارگرفت.
تحلیل آماری
پس از جمعآوری دادهها، اطلاعات وارد نرمافزار SPSS نسخه 19 و تجزیهوتحلیل شدند. از شاخصهای فراوانی و درصد برای توصیف متغیرهای کیفی و میانگین و انحراف معیار برای توصیف متغیرهای کمی استفاده شد. از آزمون تی مستقل جهت مقایسه متغیرهای کمی بین 2 گروه فورزوماید و دارونما و از آزمون کایاسکوئر جهت مقایسه متغیرهای کیفی بین این 2 گروه استفاده شد. در تمام آزمونهای آماری P کمتر از 0/05 بهعنوان سطح معنیداری در نظر گرفته شد.
یافتهها
در این پژوهش 120 خانم مبتلا به پرهاکلامپسی خفیف مورد بررسی قرار گرفتند. 60 نفر از آنها در گروه فورزوماید و 60 نفر در گروه دارونما قرار داشتند. تفاوت معنیداری ازنظر سن و وزن بین 2 گروه فورزوماید و دارونما وجود نداشت (جدول شماره 1).

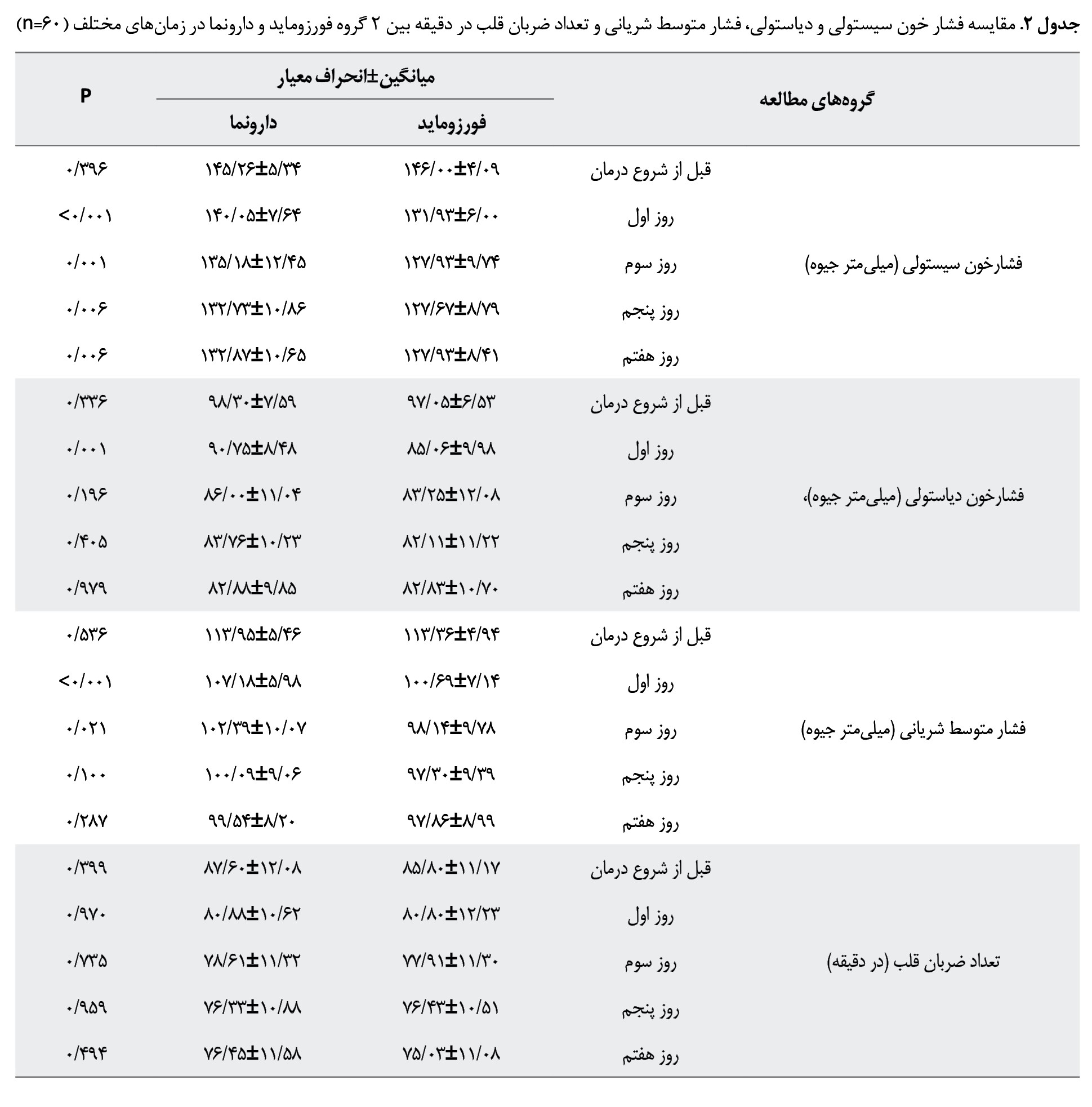
قبل از شروع درمان تفاوت معنیداری ازنظر فشار خون سیستولی و دیاستولی، فشار متوسط شریانی و تعداد ضربان قلب در دقیقه بین 2 گروه فورزوماید و دارونما وجود نداشت. اما فشار خون سیستولی در روزهای اول (0/001>P)، سوم (0/001=P)، پنجم (0/006=P) و هفتم (0/006=P) بهطور معنیداری در گروه فورزوماید کمتر از گروه دارونما بود. از سوی دیگر، فشار خون دیاستولی در روز اول بهطور معنیداری در گروه فورزوماید کمتر از گروه دارونما بود (0/001=P). همچنین فشار متوسط شریانی در روزهای اول (0/001>P) و سوم (0/021=P) بهطور معنیداری در گروه فورزوماید کمتر از گروه دارونما بود (جدول شماره 2).
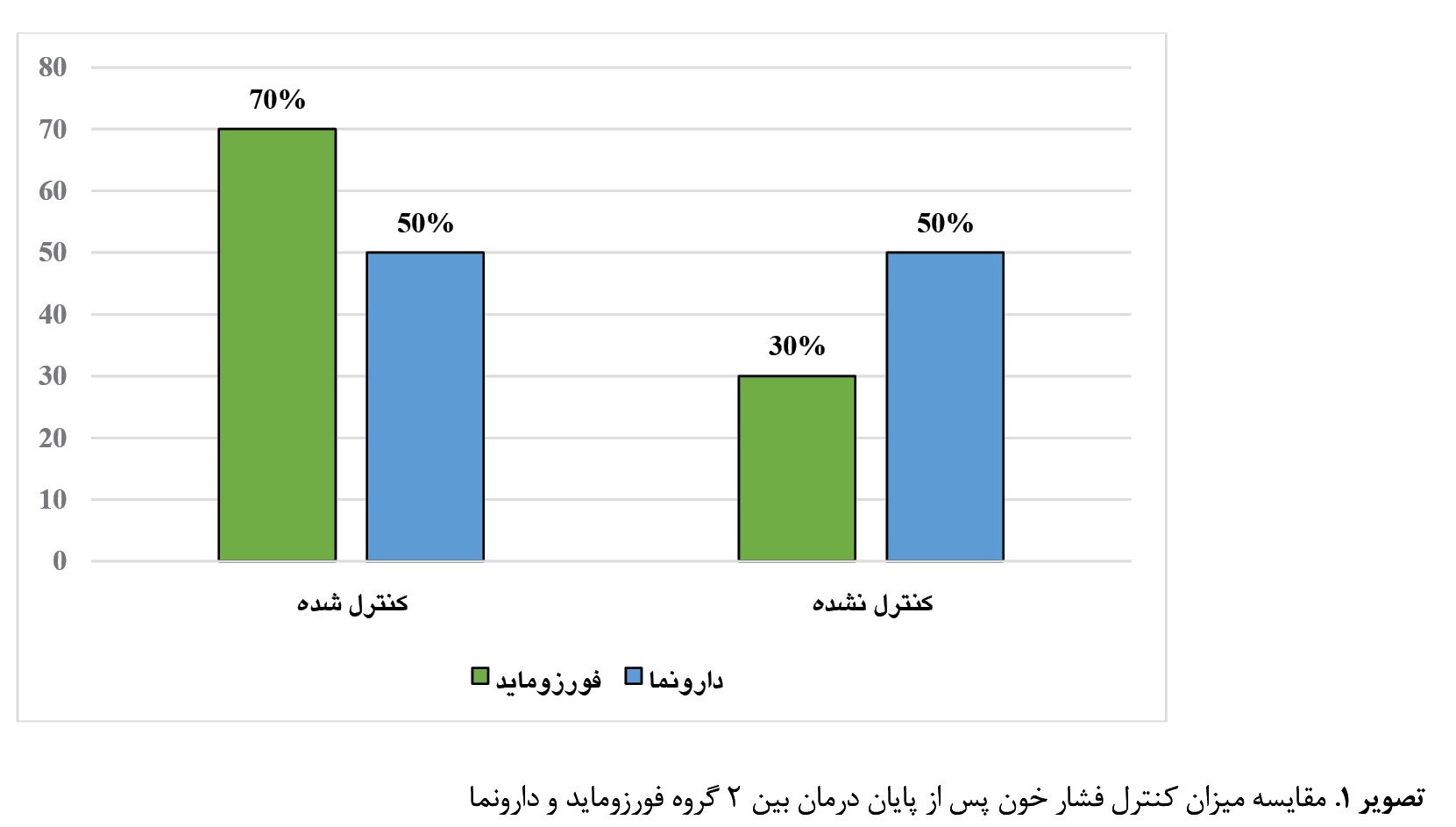
پس از پایان درمان، فشار خون در 42 نفر از گروه فورزوماید (70 درصد) و 30 نفر از گروه دارونما (50 درصد) کنترلشده بود که در گروه فورزوماید بهطور معنیداری بیش از گروه دارونما بود (0/025=P) (تصویر شماره 1).
اختلالات پرفشاری خون بارداری یکی از علل اصلی مرگومیر مادران در دنیا به شمار میرود. پرهاکلامپسی یکی از این اختلالات است که در 2 تا 8 درصد از بارداریها رخ میدهد [1]. در یک مرور نظاممند بر روی 36 مطالعه متشکل از 132737 زن باردار از ایران، شیوع پرهاکلامپسی 0/05 درصد گزارش شده است [2]. همچنین شیوع پرهاکلامپسی در استان هرمزگان 5/8 درصد گزارش شده است [3]. تشخیص پرهاکلامپسی بهصورت افزایش فشار خون و پروتئینوری جدید بعد از هفته بیستم بارداری است [4]. علیرغم تحقیقات گسترده در دهههای اخیر، مکانیسم ایجاد و تشدید پرهاکلامپسی در بارداری هنوز بهدرستی مشخص نیست [5].
عوامل خطر پرهاکلامپسی شامل نولیپاریته، بیماریهای زمینهای مادر، بارداری مولار، مولتیپاریته، عفونتهای مادری، سن بالای مادر، اضافه وزن مادر و سابقه خانوادگی پرهاکلامپسی است [6]. پرهاکلامپسی با عوارض متعددی همراه است که به 2 دسته عوارض مادری و جنینی تقسیم میشوند. عوارض مادری شامل دکولمان، تشنج، اِدِم، خونریزی مغزی و نارسایی حاد کلیوی و عوارض جنینی شامل محدودیت رشد جنین، هایپوکسی و مرگ داخل رحم است. البته پرهاکلامپسی میتواند عوارض طولانیمدت هم برای مادر و کودک داشته باشد [6].
اگرچه تاکنون روشهای مختلفی برای پیشگیری یا کاهش شدت پرهاکلامپسی به کار رفته، هیچکدام اثربخشی کامل در کاهش نرخ پرهاکلامپسی نداشته است [7]. درمان پرهاکلامپسی شامل داروهای ضدفشار خون و پیشگیری از تشنج است [8]. سولفات منیزیم مهمترین و مؤثرترین دارویی است که برای کنترل فشار خون بیماران و پیشگیری از تشنج قبل از زایمان به کار میرود [9, 10]. البته درمان قطعی پرهاکلامپسی ختم بارداری است، اما عوارض پرهاکلامپسی، مانند فشار خون بالا و تشنج ممکن است چند روز تا 1 هفته بعد از زایمان رخدهند. همچنین 0/3 تا 27/5 درصد موارد پرفشاری خون یا پرهاکلامپسی جدید در دوره بعد از زایمان اتفاق میافتد [11].
افزایش فشار خون در دوره بعد از زایمان علت بسیاری از موارد بستری مجدد در بیمارستان است [12 ,13]. علت پرفشاری خون بعد از زایمان تغییرات وضعیت مایعات و تعادل سدیم درزمینه پرهاکلامپسی است. بعد از زایمان به علت معکوس شدن پاتوفیزیولوژی پرهاکلامپسی، حجم زیادی از مایع به فضای داخل عروقی وارد میشود و معمولاً چند روز تا چند هفته طول میکشد تا وضعیت طبیعی شود [14]. فشار خون بالا در دوره بعد از زایمان یکی از علل افزایش مرگومیر مادران به شمار میرود. بنابراین ادامه درمان در این دوره و خصوصاً در چند روز اول بعد از زایمان ضروری است. باتوجهبه دلیل افزایش فشار خون در دوره بعد از زایمان، یعنی بازگشت مایع به فضای داخل عروقی، به نظر میرسد استفاده از داروهای دیورتیک ازطریق افزایش دفع مایع کمککننده باشد. دیورتیکهای لوپ، مانند فورزوماید میتوانند با مهار کانالهای سدیم و کلر در قسمت صعودی قوس هنله مانع از بازجذب سدیم و در نتیجه افزایش دفع ادرار شوند [15].
با وجود شواهدی مبتنی بر اثربخشی دیورتیکهای لوپ در پیشگیری از پرفشاری خون پایدار در دوره بعد از زایمان [16]، استفاده از این داروها در این دوره در زنان مبتلا به پرهاکلامپسی هنوز به تأیید نرسیده است [17]. از سوی دیگر، بیشتر پژوهشهای صورتگرفته در این زمینه بر روی زنان با پرهاکلامپسی شدید انجام شده است. درحالیکه اکثر موارد بستری مجدد به علت پرفشاری خون بعد از زایمان در زنان مبتلا به اختلالات پرفشاری خون غیرشدید رخ میدهد [16، 18-20]. بنابراین هدف از پژوهش حاضر بررسی اثر فورزوماید در کنترل فشار خون بالا، بعد از زایمان سزارین در زنان مبتلا به پرهاکلامپسی خفیف است.
مواد و روشها
طراحی مطالعه
پژوهش حاضر بهصورت کارآزمایی بالینی تصادفی دوسوکور بر روی 120 زن مبتلا به پرهاکلامپسی خفیف، پس از عمل سزارین در بیمارستان خلیج فارس شهر بندرعباس در سال 1396 انجام شد. حجم نمونه براساس میانگین فشار خون سیستولی بعد از درمان در گروه فورزوماید در مطالعه آسکارلی و همکاران معادل 13±142 میلیمتر جیوه و در گروه کنترل این مطالعه معادل 19±153 میلیمتر جیوه [18]، با توان 90 درصد و خطای نوع اول 5 درصد، 50 نفر در هر گروه به دست آمد که با امکان ریزش 20 درصد در هر گروه 60 نفر در نظر گرفته شد.
واجد شرایط بودن بیماران
معیارهای ورود به مطالعه شامل تشخیص قطعی پرهاکلامپسی، زایمان سزارین، سن 18 تا 50 سال و حداقل 2 نوبت فشار خون سیستولی 140 تا 159 و یا فشار خون دیاستولی 90 تا 109 میلیمتر جیوه به فاصله هر 4 ساعت طی 24 ساعت بعد از زایمان بود و معیارهای خروج از مطالعه شامل سابقه فشار خون مزمن، مشکلات کلیوی، بیماریهای کبدی، ابتلا به دیابت، بیماریهای قلبیعروقی، سابقه مصرف دخانیات، حساسیت به فورزوماید و بارداری چندقلویی بود. پس از انجام زایمان سزارین، قطع سولفات منیزیم و برقراری دیورز (میزان ادرار 30 سیسی در ساعت و یا در صورت وجود عفونت ادراری 50 سیسی در ساعت)، فشار خون سیستولی و دیاستولی بیماران در فواصل زمانی هر 4 ساعت طی 24 ساعت بعد از زایمان اندازهگیری شد و درصورتیکه حداقل در 2 نوبت فشار خون سیستولی 140 تا 159 و یا فشار خون دیاستولی 90 تا 109 میلیمتر جیوه بود، بیماران وارد مطالعه شدند.
تصادفیسازی
تصادفیسازی با استفاده از پاکتهای غیرشفاف انجام شد. بدین صورت که بر روی 60 کارت حرف الف و بر روی 60 کارت دیگر حرف ب نوشته شد. سپس کارتها در داخل پاکتها قرار داده شده و پاکتها مهروموم شد. با ورود هر بیمار به مطالعه پس از بُر زدن یک پاکت به وی تعلق گرفت که براساس آن در یکی از گروههای الف یا ب قرار گرفت. از سوی دیگر، فردی که در مطالعه دخالت نداشت قرصهای فورزوماید 20 میلیگرمی محصول شرکت کیمیاداروی ایران و قرصهای دارونمای تهیهشده توسط همین شرکت را در محفظههای مشابه قرار داد که فقط با برچسب الف و ب از هم متمایز شده بودند. درنهایت داروها در اختیار پژوهشگران قرارگرفت. بنابراین تمام افراد دخیل در مطالعه، ازجمله پژوهشگران و بیماران نسبت به نوع داروی دریافتی آگاهی نداشته و مطالعه بهصورت دوسوکور انجام شد.
مداخلات و ارزیابیها
بیماران در گروه الف، روزانه 20 میلیگرم فورزوماید خوراکی به مدت 5 روز و در گروه ب، روزانه یک عدد دارونما به مدت 5 روز دریافت کردند. فشار خون سیستولی و دیاستولی، فشار متوسط شریانی و تعداد ضربان قلب در دقیقه در تمام بیماران در روزهای صفر (قبل از شروع درمان)، 1، 3، 5 و 7 بعد از زایمان اندازهگیری شد. فشار خون سیستولی و دیاستولی با استفاده از فشارسنج جیوهای با کاف استانداردی که 80 درصد دور بازو را پوشش میداد اندازهگیری شد. بعد از گذشت 7 روز از درمان، درصورتیکه فشار خون سیستولی کمتر از 140 میلیمتر جیوه و فشار خون دیاستولی کمتر از 90 میلیمتر جیوه بود (وجود هر دو شرط لازم بود) افراد بهعنوان افراد با فشار خون کنترلشده در نظر گرفته شدند. در پایان مطالعه درصورتیکه بیماری (در هریک از 2 گروه) فشار سیستولی بالای 150 و دیاستولی بالای 105 میلیمتر جیوه داشت، تحت درمان با یک دیورتیک قرار گرفت و با فواصل یک ماه یک بار مجدد فشار خون اندازهگیری شد و درصورتیکه فشار خون بالا تا مدت 3 ماه باقیمانده بود، بیمار بهعنوان فرد با فشار خون مزمن تحت درمان قرارگرفت.
تحلیل آماری
پس از جمعآوری دادهها، اطلاعات وارد نرمافزار SPSS نسخه 19 و تجزیهوتحلیل شدند. از شاخصهای فراوانی و درصد برای توصیف متغیرهای کیفی و میانگین و انحراف معیار برای توصیف متغیرهای کمی استفاده شد. از آزمون تی مستقل جهت مقایسه متغیرهای کمی بین 2 گروه فورزوماید و دارونما و از آزمون کایاسکوئر جهت مقایسه متغیرهای کیفی بین این 2 گروه استفاده شد. در تمام آزمونهای آماری P کمتر از 0/05 بهعنوان سطح معنیداری در نظر گرفته شد.
یافتهها
در این پژوهش 120 خانم مبتلا به پرهاکلامپسی خفیف مورد بررسی قرار گرفتند. 60 نفر از آنها در گروه فورزوماید و 60 نفر در گروه دارونما قرار داشتند. تفاوت معنیداری ازنظر سن و وزن بین 2 گروه فورزوماید و دارونما وجود نداشت (جدول شماره 1).

قبل از شروع درمان تفاوت معنیداری ازنظر فشار خون سیستولی و دیاستولی، فشار متوسط شریانی و تعداد ضربان قلب در دقیقه بین 2 گروه فورزوماید و دارونما وجود نداشت. اما فشار خون سیستولی در روزهای اول (0/001>P)، سوم (0/001=P)، پنجم (0/006=P) و هفتم (0/006=P) بهطور معنیداری در گروه فورزوماید کمتر از گروه دارونما بود. از سوی دیگر، فشار خون دیاستولی در روز اول بهطور معنیداری در گروه فورزوماید کمتر از گروه دارونما بود (0/001=P). همچنین فشار متوسط شریانی در روزهای اول (0/001>P) و سوم (0/021=P) بهطور معنیداری در گروه فورزوماید کمتر از گروه دارونما بود (جدول شماره 2).

پس از پایان درمان، فشار خون در 42 نفر از گروه فورزوماید (70 درصد) و 30 نفر از گروه دارونما (50 درصد) کنترلشده بود که در گروه فورزوماید بهطور معنیداری بیش از گروه دارونما بود (0/025=P) (تصویر شماره 1).
بحث و نتیجهگیری
نگرانی فزاینده درمورد پرفشاری خون بعد از زایمان باعث شده تا دستورالعمل اخیر کالج آمریکایی متخصصین زنان و زایمان، توصیه به اندازهگیری فشار خون در زنان مبتلا به اختلالات پرفشاری خون بارداری، به مدت حداقل 10 روز پس از زایمان کند [1]. اما درمجموع توصیههای محدودی درمورد نحوه مدیریت فشار خون در این دوره پرخطر جهت بهبود کنترل فشار خون و پیشگیری از ناتوانی مرتبط با پرفشاری خون بعد از زایمان وجود دارند. به همین علت نیاز است تا با بررسی داروهای مختلف و انتخاب داروی اثربخش و مناسب، نحوه مراقبت از زنان دچار پرفشاری خون پس از زایمان بهبود یابد. در همین راستا، در مطالعه حاضر به ارزیابی اثر فورزوماید خوراکی در کنترل فشار خون بالا پس از زایمان در زنان مبتلا به پرهاکلامپسی خفیف پرداختیم و نتایج نشان داد مصرف روزانه 20 میلیگرم فورزوماید خوراکی به مدت 5 روز پس از زایمان سزارین در زنان مبتلا به پرهاکلامپسی خفیف با کاهش معنیدار فشار خون سیستولی نسبت به مصرف دارونما همراه بود. از سوی دیگر، درصد افرادی که پس از پایان درمان فشار خون کنترلشده داشتند در گروه فورزوماید بهطور معنیداری بیشتر از گروه دارونما بود.
همسو با این یافتهها، لوپز پردیاگو و همکاران نشان دادند یک دوره کوتاه مصرف فورزوماید خوراکی (20 میلیگرم روزانه به مدت 5 روز) بعد از زایمان باعث بهبود معنیدار کنترل فشار خون در زنان مبتلا به اختلالات پرفشاری خون بارداری و خصوصاً زنان فاقد بیماری شدید شد [21]. البته در این مطالعه برخی از زنان به روش طبیعی زایمان کرده بودند و جمعیت موردبررسی زنان مبتلا به اختلالات پرفشاری خون بارداری بودند که یکی از انواع آن پرهاکلامپسی است. این در حالی است که در مطالعه حاضر تمام زنان به روش سزارین زایمان کرده و تنها زنان مبتلا به پرهاکلامپسی خفیف وارد مطالعه شدند.
نتایج مطالعات گذشته درمورد فورزوماید برای پیشگیری و درمان پرفشاری خون بعد از زایمان متناقض بوده است. ازجمله در یک مطالعه مروری درزمینه پرفشاری خون پس از زایمان اشاره شده است که قبل از اینکه مصرف فورزوماید بعد از زایمان عملاً توصیه شود، نیاز به مطالعات گستردهتری است [22]. از سوی دیگر بیشتر مطالعات انجامشده در این زمینه بر روی زنان با پرهاکلامپسی شدید انجام شده است. درحالیکه اکثر موارد بستری مجدد به علت پرفشاری خون بعد از زایمان در زنان مبتلا به اختلالات پرفشاری خون غیرشدید رخ میدهد [16، 18-20].
در تحقیق پاگان و همکاران، برخلاف پژوهش ما، زنان مبتلا به پرفشاری خون مزمن بهتنهایی، پرفشاری خون همراه با پرهاکلامپسی یا پرفشاری خون بارداری و پرهاکلامپسی بهتنهایی (بهطورکلی اختلالات پرفشاری خون بارداری) مورد بررسی قرارگرفتند و مطالعه بهصورت همگروهی گذشتهنگر بود. مدت بستری در بیمارستان و میزان بستری مجدد در گروه تحت درمان با فورزوماید کمتر از گروهی نبود که فورزوماید دریافت نکرده بودند. یکی دیگر از تفاوتهای این مطالعه با مطالعه حاضر این بود که فورزوماید بهصورت تزریقی داخلوریدی مصرف شده بود [14]. بنابراین به نظر میرسد فورزوماید آن هم بهصورت خوراکی بیشتر در زنان مبتلا به پرهاکلامپسی خفیف مؤثر باشد تا زنان مبتلا به سایر اختلالات پرفشاری خون بارداری. در همین راستا، براساس تحقیق ماسینی و همکاران، حتی پرهاکلامپسی 2 فنوتیپ مختلف دارد که یکی با محدودیت رشد جنینی همراهی داشته و در دیگری جنین وزن طبیعی دارد. در مواردی که پرهاکلامپسی بدون همراهی با محدودیت رشد جنینی است، حجم خون بیماران و برونده قلبی بالا و مقاومت عروقی پایین است و به همین علت احتمالاً این دسته از بیماران بیشتر از درمان با فورزوماید سود میبرند [23].
یکی دیگر از مطالعات انجامشده، پژوهش بزرگان و همکاران بود که بهصورت کارآزمایی بالینی تصادفی بر روی زنان مبتلا به پرهاکلامپسی با فشار خون بالاتر از 150/100 میلیمتر جیوه در 24 ساعت اول بعد از زایمان انجام شد. یک گروه نیفدیپین و گروه دیگر نیفدیپین و فورزوماید دریافت کردند. نتایج نشان داد همسو با مطالعه حاضر، افزودن فورزوماید به نیفدیپین منجر به کاهش معنیداری در فشار خون سیستولی در روزهای سوم و پنجم بعد از زایمان شد [24]. نتایج آموریم و همکاران نیز با یافتههای پژوهش حاضر همخوانی دارد. این محققان نشان دادند کنترل فشار خون در گروه فورزوماید سریعتر و فشار خون سیستولی و دیاستولی هر 2 در گروه فورزوماید بهطور معنیداری کاهش یافت [25]. البته در مطالعه ما فشار خون دیاستولی تنها در روز اول در گروه فورزوماید بهطور معنیداری کمتر از گروه دارونما بود و اگرچه پس از این زمان، در روزهای سوم، پنجم و هفتم نیز فشار خون دیاستولی در هر دو گروه روند کاهشی داشت، تفاوت معنیداری بین 2 گروه وجود نداشت.
از دیگر یافتههای مطالعه حاضر این بود که متوسط فشار شریانی در روزهای اول و سوم در گروه فورزوماید بهطور معنیداری کمتر از گروه دارونما بود. این در حالی است که امرووا و همکاران بیان کردند شواهد کافی مبتنی بر اثربخشی فورزوماید در مقایسه با دارونما برای کاهش متوسط فشار شریانی، 24 ساعت قبل از ترخیص از بیمارستان یا قبل از شروع داروهای ضدفشار خون، وجود ندارد [26]. جمعیت هدف در این پژوهش زنانی بودند که ازنظر ایجاد پرفشاری خون «جدید» بعد از زایمان پرخطر محسوب میشدند. درحالیکه در تحقیق حاضر زنان مبتلا به پرهاکلامپسی خفیف بررسی شدند که شاید همین مسئله توجیهی بر یافتههای متفاوت 2 مطالعه باشد.
در یک پژوهش، دیورتیک لوپ دیگری به نام تورزماید به میزان 20 میلیگرم در روز به مدت 5 روز برای زنان مبتلا به پرهاکلامپسی بعد از زایمان تجویز شد که اثر قابلملاحظهای بر میزان پرفشاری خون بعد از زایمان نداشت [19]. علت اختلاف نتایج این مطالعه با پژوهش حاضر را میتوان بیش از همه در داروی تجویزشده و سپس تعریف پرفشاری خون بعد از زایمان جستوجو کرد. در مطالعه ویتری و همکاران پرفشاری خون بعد از زایمان بهصورت فشار خون بیشتر یا مساوی 150 میلیمتر جیوه سیستولی یا 100 میلیمتر جیوه دیاستولی (یا هر دو) در 2 نوبت با فاصله حداقل 4 ساعت در روز پنجم بعد از زایمان یا زمان ترخیص از بیمارستان تعریف شده بود [19].
از نقاط قوت مطالعه حاضر میتوان به طراحی مطالعه بهصورت دوسوکور اشاره کرد که بدینترتیب بیماران و پژوهشگران از نوع داروی مصرفشده توسط هر فرد اطلاع نداشتند و این مسئله منجر به کاهش سوگرایی اجرا و تشخیص میشود. از طرف دیگر، مطالعه حاضر بهصورت تصادفی انجام شد و همسان بودن سن، وزن و مقادیر فشار خون و ضربان قلب قبل از درمان حاکی از کفایت تصادفیسازی است. در مقابل، از محدودیتهای مطالعه حاضر میتوان به عدم بررسی مدت بستری در بیمارستان بعد از زایمان و میزان بستری مجدد به علت فشار خون بالا اشاره کرد. همچنین متغیرهای تعداد زایمان، نمایه توده بدنی و رژیم غذایی مورد بررسی قرار نگرفتند. یکی دیگر از محدودیتهای تحقیق حاضر این بود که اگرچه حجم نمونه براساس فرمول حجم نمونه متناسب تعیین شده بود، نسبت به پژوهشهای پیشین حجم نمونه نسبتاً کمتر بود و نتایج آزمونهای آماری وابستگی زیادی به حجم نمونه دارد. بدینترتیب شاید با حجم نمونه بالاتر نتایج معنیداری ازنظر فشار خون دیاستولی و فشار متوسط شریانی در سایر زمانها به دست میآمد. همچنین حجم نمونه تنها براساس فشار خون سیستولی تعیین شده که ممکن است برای مقایسه سایر متغیرها کفایت نداشته باشد. از سوی دیگر، با اینکه تفاوت معنیداری ازنظر متغیرهای اصلی مطالعه قبل از شروع درمان، بین 2 گروه وجود نداشت، تفاوت اندک هم میتواند بر نتایج تأثیرگذار باشد و در پژوهش حاضر میانگین فشار خون سیستولی و دیاستولی، فشار متوسط شریانی و تعداد ضربان قلب در دقیقه در روزهای اول، سوم، پنجم و هفتم ازنظر مقادیر قبل از مداخله تعدیل نشده است. به همین علت پیشنهاد میشود در مطالعات آینده حجم نمونه در هر گروه افزایش یابد و تعدیل ازنظر مقادیر فشار خون قبل از شروع درمان انجام شود. همچنین میتوان دُزهای متفاوت از فورزوماید را در بازوهای مختلف یک کارآزمایی بالینی با هم مقایسه کرد و یا حتی فورزوماید را با سایر دیورتیکهای لوپ، مانند فورزوماید قیاس کرد.
نتایج مطالعه حاضر نشان داد مصرف روزانه 20 میلیگرم فورزوماید خوراکی به مدت 5 روز پس از زایمان سزارین در زنان مبتلا به پرهاکلامپسی خفیف میتواند منجر به کاهش معنیدار فشار خون سیستولی شود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
ازلحاظ رعایت اخلاق در پژوهش، باتوجهبه کرامت و منزلت بیماران و حفظ اسرار پزشکی، رعایت اصول اخلاقی هلسینکی بهعنوان یک رکن اساسی در انجام مطالعه حاضر مدنظر بود و محرمانه نگه داشتن اطلاعات توسط پژوهشگران رعایت شد. همچنین پس از شرح پژوهش و اهداف آن، تمام بیماران با رضایت آگاهانه وارد مطالعه شدند.
این مقاله برگرفته از پایاننامه خانم نرگس قاسمی در دانشکده پزشکی، دانشگاه علومپزشکی هرمزگان در رشته زنان و زایمان، مصوب جلسه شورای پژوهشی مورخ 1396/03/03 و جلسه کمیته اخلاق دانشگاه با کد اخلاق IR.HUMS.REC.1396.017 است.شماره ثبت این مطالعه در مرکز ثبت کارآزمایی بالینی ایران: (IRCT) با کد IRCT20181218042033N3.
حامی مالی
این مقاله با حمایت مالی دانشگاه علومپزشکی هرمزگان انجام شده است.
مشارکت نویسندگان
مفهومسازی: نازنین عبدی؛ سرپرست: سعید هاشمی؛ تحلیل صوری: نرگس قاسمی، نوید عبدی و غزل ذوقی؛ بررسی و اجرای پروژه: نرگس قاسمی؛ گردآوری اطلاعات: نرگس قاسمی و نوید عبدی؛ نگارش پیشنویس اصلی: نازنین عبدی و سعید هاشمی؛ نقد و بررسی: نازنین عبدی و غزل ذوقی.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
بدینوسیله از همکاری واحد توسعه و تحقیقات بالینی بیمارستان خلیج فارس بندرعباس تقدیر و تشکر میشود.
References
1.American College of Obstetricians and Gynecologists. Gestational hypertension and preeclampsia: ACOG practice bulletin, number 222. Obstet Gynecol. 2020; 135(6):e237-e60. [DOI:10.1097/AOG.0000000000003891]
2.Kharaghani R, Cheraghi Z, Esfahani BO, Mohammadian Z, Nooreldinc RS. Prevalence of preeclampsia and eclampsia in Iran. Arch Iran Med. 2016; 19(1):50-7. [Link]
3.Rajaee M, Nikuei P, Nejatizadeh A, Rahimzadeh M, Massoodi M, Abedinejad M, et al. Prevalence of preeclampsia in Hormozgan province. Hormozgan Med J. 2015; 18(6):460-5. [Link]
4.Weissgerber TL, Milic NM, Milin-Lazovic JS, Garovic VD. Impaired flow-mediated dilation before, during, and after preeclampsia: A systematic review and meta-analysis. Hypertension. 2016; 67(2):415-23. [DOI:10.1161/HYPERTENSIONAHA.115.06554]
5.Qu H, Khalil RA. Vascular mechanisms and molecular targets in hypertensive pregnancy and preeclampsia. Am J Physiol Heart Circ Physiol. 2020; 319(3):H661-81. [DOI:10.1152/ajpheart.00202.2020]
6.Bokslag A, van Weissenbruch M, Mol BW, de Groot CJM. Preeclampsia; short and long-term consequences for mother and neonate. Early Hum Dev. 2016; 102:47-50. [DOI:10.1016/j.earlhumdev.2016.09.007]
7.Cunningham F, Leveno K, Bloom S, Spong CY, Dashe J. Williams obstetrics. New York: McGraw-Hill; 2014. [Link]
8.Tankasali M, Patil M. Perinatal outcome in severe preeclampsia patients in relation to altered LFT. J Evol Med Dent Sci. 2013; 2(13):2137-44. [Link]
9.Duley L, Gülmezoglu AM, Chou D. Magnesium sulphate versus lytic cocktail for eclampsia. Cochrane Database Syst Rev. 2010; 2010(9):CD002960. [PMID]
10.Duley L, Gülmezoglu AM, Henderson-Smart DJ, Chou D. Magnesium sulphate and other anticonvulsants for women with pre-eclampsia. Cochrane Database Syst Rev. 2010; 2010(11):Cd000025. [PMID]
11.Chames MC, Livingston JC, Ivester TS, Barton JR, Sibai BM. Late postpartum eclampsia: A preventable disease? Am J Obstet Gynecol. 2002; 186(6):1174-7. [PMID]
12.O’Meara S, Lepic M. What clinical interventions have been implemented to prevent or reduce postpartum hypertension readmissions? A Clin-IQ. J Patient Cent Res Rev. 2016; 3(3):150. [DOI:10.17294/2330-0698.1264]
13.Hankins GDV, Clark SL, Pacheco LD, O’Keeffe D, D’Alton M, Saade GR. Maternal mortality, near misses, and severe morbidity: Lowering rates through designated levels of maternity care. Obstet Gynecol. 2012; 120(4):929-34. [DOI:10.1097/AOG.0b013e31826af878]
14.Pagan M, Ounprpaseuth ST, Ghahremani T, Doiron T, Magann EF. Furosemide for postpartum blood pressure control in patients with hypertensive disorders. Eur J Obstet Gynecol Reprod Biol: X. 2023; 18:100195. [DOI:10.1016/j.eurox.2023.100195]
15.Cursino T, Katz L, Coutinho I, Amorim M. Diuretics vs. placebo for postpartum blood pressure control in preeclampsia (DIUPRE): A randomized clinical trial. Reprod Health. 2015; 12:1-7. [DOI:10.1186/s12978-015-0057-0]
16.Veena P, Perivela L, Raghavan SS. Furosemide in postpartum management of severe preeclampsia: A randomized controlled trial. Hypertens Pregnancy. 2017; 36(1):84-9. [DOI:10.1080/10641955.2016.1239735]
17.No Authors. Hypertension in pregnancy. Report of the American College of Obstetricians and Gynecologists’ Task Force on Hypertension in Pregnancy. Obstet Gynecol. 2013; 122(5):1122-31. [PMID]
18.Ascarelli MH, Johnson V, McCreary H, Cushman J, May WL, Martin Jr JN. Postpartum preeclampsia management with furosemide: A randomized clinical trial. Obstet Gynecol. 2005; 105(1):29-33. [DOI:10.1097/01.AOG.0000148270.53433.66]
19.Viteri OA, Alrais MA, Pedroza C, Hutchinson M, Chauhan SP, Blackwell SC, et al. Torsemide for prevention of persistent postpartum hypertension in women with preeclampsia: A randomized controlled trial. Obstet Gynecol. 2018; 132(5):1185-91. [DOI:10.1097/AOG.0000000000002941]
20.Dabaghi T, Shariati M, Laluha F, Movahhed F, Barikani A. Efficacy of postpartum furosemide therapy on blood pressure recovery in patients with severe preeclampsia: A randomized clinical trial. Bangladesh J Med Sci. 2019; 18(3):636-40. [DOI:10.3329/bjms.v18i3.41640]
21.Lopes Perdigao J, Lewey J, Hirshberg A, Koelper N, Srinivas SK, Elovitz MA, et al. Furosemide for accelerated recovery of blood pressure postpartum in women with a hypertensive disorder of pregnancy: A randomized controlled trial. Hypertension. 2021; 77(5):1517-24. [DOI:10.1161/HYPERTENSIONAHA.120.16133]
22.Magee L, von Dadelszen P. Prevention and treatment of postpartum hypertension. Cochrane Database Syst Rev. 2013; (4):CD004351. [PMID]
23.Masini G, Foo LF, Tay J, Wilkinson IB, Valensise H, Gyselaers W, et al. Preeclampsia has two phenotypes which require different treatment strategies. Am J Obstet Gynecol. 2022; 226(2):S1006-18. [DOI:10.1016/j.ajog.2020.10.052]
24.Bozorgan TJ, Azadi P, Dehghani Z. Assessment of the effect of adding furosemide to antihypertensive treatment on postpartum hypertension in women with preeclampsia; A randomized clinical trial. J Ren Inj Prev. 2022. [Link]
25.Amorim M, Katz L, Cursino T, Coutinho I. Postpartum furosemide for accelerating recovery in women with severe preeclampsia: A randomized clinical trial. Int J Gynaecol Obstet. 2015; 131:E195. [Link]
26.Emeruwa UN, Azad H, Ona S, Bejerano S, Alnafisee S, Emont J, et al. Furosemide for the prevention of de novo postpartum hypertension: A randomized placebo-controlled trial. Am J Obstet Gynecol. 2023; 228(1):S755. [DOI:10.1016/j.ajog.2022.11.1258]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |